“无饿医院”对营养不良患者管理的作用研究
摘 要
目的:通过分析肠内营养治疗联合营养会诊是否可以降低住院费用和术后并发症,验证“无饿医院”建设对营养不良患者临床获益的效果。
方法:选择2018年1月至2019年8月首都医科大学附属北京世纪坛医院纳入疾病诊断相关分组(disease diagnosis related group, DRG)-GB23 的出院病例共239例。按照肠内营养联合营养会诊、单纯肠内营养治疗和无肠内营养治疗,将患者分为联合组(21例)、单纯组(38例)、对照组(180例),分析营养治疗对医疗费用、并发症发生率及住院时间的影响。
结果:单纯组的住院费用为(107279.71±48735.205)元,较对照组减少13.41%,联合组为(88255.95±24412.532)元,较单纯组减少17.73%,三组间差异有统计学意义(F=6.711,P=0.013),单纯肠内营养治疗可降低住院费用15793元,肠内营养治疗联合营养会诊可降低住院费用33631元(F=6.141,P=0.003)。三组患者术后并发症发生率差异有统计学意义(χ2=40.489,P<0.001),单纯肠内营养治疗可将术后并发症的风险降低75%(OR=0.25),肠内营养治疗联合营养会诊可将并发症的风险降低96%(OR=0.04)。三组患者平均住院时间差异无统计学意义(F=2.024,P=0.134)。
结论:营养会诊及规范的营养治疗对于降低医疗费用、减少并发症发生率起到重要作用,营养不良患者可从“无饿医院”管理模式中获益。
【关键词】营养不良;肠内营养;无饿医院
正 文
文献报道,20%~60%的患者入院时存在营养不良,30%~80%的患者住院期间发生显著的体质量丢失[1]。营养不良导致患者住院时间延长,并发症和医疗费用增加,生活质量降低,生存时间缩短,死亡率升高[2-5]。入院时的营养不良可预测住院期间跌倒的发生率,并与感染性及非感染性临床 并发症的增加有关[6-7]。“无饿医院”(hunger-free hospital,HFH)以有效预防、治疗营养不良为目标,以保障患者的健康和安全为宗旨。为加强营养不良患者管理,首都医科大学附属北京世纪坛医院于2018年10月启动HFH建设,从组织管理体系建设、多部门联动、规范诊疗行为、严格执行营养管理规范及流程等方面推进具体工作。本研究通过分析肠内营养治疗联合营养会诊是否可以降低营养不良住院患者的住院费用和术后并发症,验证HFH对营养不良患者临床获益的效果。
资料与方法
一、资料来源
本研究为横断面研究设计,按照《国家医疗保障DRG(CHS-DRG)分组方案》(2019年版)选择2018年1月至2019年8月纳入疾病诊断相关分组(disease diagnosis related group,DRG)-GB23的出院病例共239例。患者为小肠、大肠、直肠的大手术,伴合并症与伴随病,全部为择期手术病例,男女比例为11,中位年龄60岁。排除急诊手术病例。
二、治疗方法及分组
成立营养诊断室,优化诊疗计划,尽量减少诊疗干扰;为患者提供医院标准化膳食服务,提高供应频次,提供随时订餐、随时送餐服务;建立临床营养管理实施规范和营养风险管理、营养治疗的常态机制。执行肿瘤患者分类营养治疗临床路径、双诊断(原发病诊断+营养状况诊断)制度及营养三级诊断制度。医师、营养师、药师、护士共同实施营养三级诊断、营养查房、营养治疗、营养监测及随访全流程管理。
按照肠内营养联合营养会诊、单纯肠内营养治疗和无肠内营养治疗,将DRG-GB23组手术后患者分为联合组(21例)、单纯组(38例)、对照组(180例),其中联合组和单纯组均为2018年10月实施HFH后的患者,对照组为2018年1月至2019年8月收治的患者,组内资料基本均衡,不存在其他治疗方案的混杂影响。
三、研究指标
记录患者营养风险筛查及营养风险筛查阳性患者进行营养评估、营养会诊、营养治疗、住院费用、并发症发生情况等。术后并发症定义为下肢静脉血栓形成、肺部感染、呼吸衰竭、严重心律失常及心力衰竭、消化道出血、肾功能不全、泌尿系感染、血管导管相关性感染、腹腔感染、术后切口感染、吻合口出血及吻合口瘘、淋巴管瘘、胆瘘、气胸、术后肠梗阻、两种以上酸碱平衡紊乱、急性胰腺炎、脓毒性休克及低血容量性休克。
四、统计学处理
采用SPSS 23.0软件进行数据分析。住院费用等计量资料以x̅±s表示,组间比较采用单因素方差分析,多因素分析采用一般线性模型;计数资料单因素分析采用χ2检验,多因素分析采用Logistic回归模型。所有分析均采用双侧检验,显著性水平为0.05。
结 果
一、住院费用比较
对照组的住院费用为(123924.98±48131.533)元,单纯组为(107279.71±48735.205)元,较对照组减少13.41%,联合组为(88255.95±24412.532)元,较单纯组减少17.73%。方差分析结果显示,三组间住院费用差异有统计学意义(F=6.711,P=0.013)。北京市属三级医院DRG-GB23组平均住院费用为88342.15元。
在调整年龄、性别后,一般线性模型分析结果提示,单纯肠内营养治疗可降低住院费用15793元,肠内营养治疗联合营养会诊可降低住院费用33631元(F=6.141,P=0.003)。
二、术后并发症发生情况比较
对照组发生术后并发症130例(72.2%),单纯组发生15例(39.5%),联合组发生2例(9.5%),三组患者术后并发症发生率差异有统计学意义(χ2 =40.489,P<0.001)。单因素分析提示,混杂因素年龄、性别在并发症发生方面差异无统计学意义(F=0.450、0.086,P=0.503、0.053)。
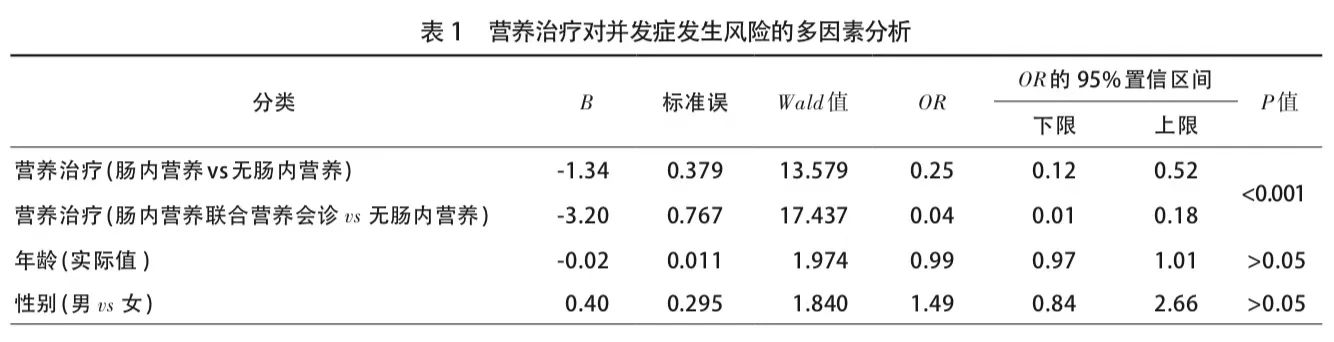
Logistic回归分析结果显示,单纯肠内营养治疗可将术后并发症的风险降低75%(OR=0.25),肠内营养治疗联合营养会诊可将并发症的风险降低96%(OR=0.04)(表1)。
三、平均住院时间情况比较
对照组的平均住院时间为(24.62±10.18)d,单纯组为(24.41±8.72)d,联合组为(29.09±10.04)d。方差分析结果显示,三组间平均住院时间差异无统计学意义(F=2.024,P=0.134)。北京市市属三级医院DRG-GB23组中位住院时间为19.01d。 讨 论DRGs是以病例的诊断和(或)操作作为病例组合的基本依据,综合考虑病例的个体特征(如年龄、主要疾病、并发症和伴随疾病等),将临床过程相近、费用消耗相似的病例分到同一个组(DRG)中。这种分组令各医疗机构提供的不同强度和复杂程度的医疗服务之间的比较有了客观依据。本研究结果显示,在校正了性别和年龄的影响后,采用肠内营养联合营养会诊的方法可以更加有效的 降低患者住院费用和并发症发生风险。这表明,营养不良的住院患者可以从HFH营养管理模式中获益。营养会诊及规范的营养治疗对于降低医疗费用、减少并发症的发生有着重要作用。但另一个反映临床效率的指标平均住院日未能在本次分析中得到统计学差异,这可能与回顾性研究样本量纳入不足有关。
石汉平[8]在国内首先提出HFH理念,其内涵是及时识别患者的营养风险,尽早诊断营养不良,及时进行营养干预,尽可能减少诊疗活动对饮食的干扰,确保患者住院期间得到合理的营养治疗,有效预防医源性或院内营养不良或医院获得性营养不良,治疗疾病相关性营养不良,提升治疗效果,确保在院患者无饥饿状态(营养不良状态)。本院在对营养不良患者诊治实践中,成立临床营养管理专家组(营养支持小组)和临床营养管理工作组、病房 流动会诊小组、营养治疗病房、营养门诊等临床营养团队,设定了入院患者营养风险筛查、营养评估、 规范营养治疗比例、所有存在营养不良或营养不良风险的住院患者每日营养素摄入量达到目标需要量的比例等目标。营养诊断室为规范诊断及治疗提供基础技术支撑,全面强化培训,规范诊疗行为, 优化服务流程,减少诊疗干扰,对患者多种形式的宣教等均起到良好效果。通过比较肠内营养联合营养会诊、单纯肠内营养治疗和无肠内营养治疗的患者间住院费用和术后并发症的差异,明确得出HFH模式明显使患者获益,营养会诊及规范的营养治疗对降低医疗费用、减少并发症发生起到关键性作用。
目前,医疗营养存在诸多普遍性问题,如观念陈旧,口服营养补充未得到认可,肠外营养治疗成为习惯、常态和首选,且无任何营养相关评估等。恶性肿瘤患者营养不良的发生率在所有住院 患者中最高[9],于康等[10]研究表明,恶性肿瘤住院患者营养不足发生率为26.35%,营养风险发生率为45.56%。Pan等[11]研究表明,初次评估的营养不足发生率为19.7%,住院治疗后再次评估,营养不足发生率升高至26.8%,初次筛查营养风险发生率为24.6%,再次筛查发生率为40.2%。一项对102家三甲医院4万余例住院肿瘤患者调查发现,58%的患者存在中、重度营养不良,71%的患者没有得到任何形式的营养治疗,59%的营养治疗患者营养干预手段不规范[12]。石汉平[13]提出“营养治疗是肿瘤一线治疗”理念,营养疗法是与手术、放疗、化疗、 靶向治疗、免疫治疗等治疗方法并重的一种肿瘤治疗方法,贯穿肿瘤治疗的全过程。营养治疗在改善 营养状况、治疗营养不良的同时,提高临床效果,改善生活质量,降低再入院率及院内感染率,延长生存时间,节约医疗费用。无论是医务人员还是患者,在营养认知严重滞后的现状下,提升营养治疗的理 念是亟需解决的重要问题之一。本研究再次验证 营养会诊、规范营养治疗的临床实施效果,凸显建立完善的营养治疗体系的重要性。
临床营养治疗需要流程指引,方可避免治疗不足或治疗过度[14]。2010年美国肠外肠内营养学会推荐的临床营养标准诊治流程,包括营养筛查、评估、制订营养支持计划、实施计划、患者监测、计划修改、治疗终止[15]。肿瘤营养疗法(cancer nutrition therapy,CNT)包括营养诊断(筛查/评估)、营养 干预、疗效评价(包括随访)三个阶段[16],其中营养干预的内容包括营养教育和人工营养(肠内营养、肠外营养),并推出“营养不良五阶梯”疗法[17]。《恶性肿瘤病人营养诊断及实施流程》[18]推荐肿瘤患者的营养诊断分营养筛查、营养评估、综合评价三级实施。发挥营养师在肿瘤多学科协作(multi-disciplinary team,MDT)中的作用,将团队医疗模式的营养支持小组与现有肿瘤MDT相结合,可以形成肿瘤患者的特色医疗模式。营养治疗相关指南、规范为建设HFH提供了理论依据。从建立多学科团队、营养不良防治健康教育、规范诊治流程、信息化建设等方面,全面构建标准化营养不良预防和治疗体系,对促进临床规范营养治疗、提升基础医疗质量起到积极作用。



内容来源于石汉平医生
文章来源:王莉,王勇,石汉平,徐建立,宋清坤,李素云.“无饿医院”对营养不良患者管理的作用研究[J].中华普通外科学文献(电子版),2020,14(4):253-256.
素材来源网络,如侵删
- 三项特医食品特定全营养配方... 2026-05-20
- 近日,国家卫生健康委员会正式发布三项特殊医学用途配方食品特定全营养配方食品安全国家标准征求意见稿,涉及糖尿病全营养配方食品、肥胖症及...【详细】

